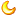 隨著老年人口的持續增加,台灣已於1993年進入高齡化社會,2018年轉為高齡社會,推估將於2025年邁入超高齡社會,人口老化速度遠大於歐美國家。而隨著老化人口的增加,面臨的即是隱形殺手-骨質疏鬆症的威脅。 隨著老年人口的持續增加,台灣已於1993年進入高齡化社會,2018年轉為高齡社會,推估將於2025年邁入超高齡社會,人口老化速度遠大於歐美國家。而隨著老化人口的增加,面臨的即是隱形殺手-骨質疏鬆症的威脅。
6 d1 i3 S4 z( d: n. W& w. ~ btvb now,tvbnow,bttvb
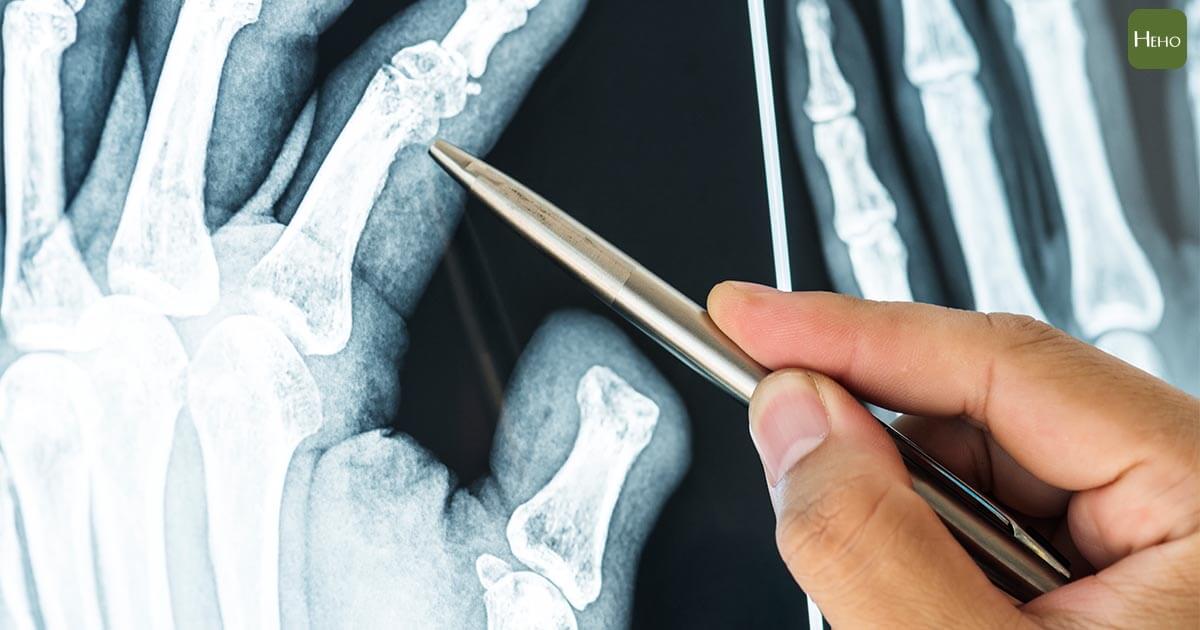
臺北市立聯合醫院陽明院區家庭醫學科主治醫師沈怡伶表示,美國國家衛生院定義骨質疏鬆症為「一種因骨骼強度減弱致使個人增加骨折危險性的疾病」,而骨骼強度的評估又包含「骨密度」及「骨骼品質」。
4 }+ j, X; D8 d$ e4 d, a
1 D$ T6 |( b+ L+ B+ e" a! Btvb now,tvbnow,bttvb
* \! o2 L# x- m% X1 g- J& ATVBNOW 含有熱門話題,最新最快電視,軟體,遊戲,電影,動漫及日常生活及興趣交流等資訊。而初步估計,我國60歲以上人口,16%患有骨質疏鬆症,其中又以女性居多。因女性在停經之後骨質會快速流失,而女性平均壽命又比男性長,受到骨質疏鬆症的影響更為嚴重。
. ~! F- @. j9 P* m5.39.217.77
) C X; ~4 x3 V; E( ~/ E5.39.217.77Q1:骨質疏鬆症是一種慢性病?5.39.217.771 o/ p! K' `$ c1 q: O( T$ g
5.39.217.77% q/ B, J$ j6 P9 } [
沈怡伶指出,國人對於骨質疏鬆症的概念,可能都還停留是自然老化,不需要積極面對。事實上,骨質流失是隨著年齡增長漸進發生的,就是一種慢性病,需要積極的介入治療與預防。
3 R, Y. S2 p3 F5.39.217.77TVBNOW 含有熱門話題,最新最快電視,軟體,遊戲,電影,動漫及日常生活及興趣交流等資訊。6 z# r# O# I6 m/ e/ F) Y$ @6 Z
因為骨質疏鬆症不僅僅是骨鬆問題,其帶來的髖骨骨折與股骨骨折問題更是需要被關注。年紀大於55歲的老年人發生骨折,大部分是因為先發生骨質疏鬆症,才因為跌倒、提重物、輕微的撞擊而引發骨折。TVBNOW 含有熱門話題,最新最快電視,軟體,遊戲,電影,動漫及日常生活及興趣交流等資訊。" [5 L" Z( Y) s- q
3 @# c' M3 z; |骨折發生除了需要醫療費支出外,後續引發連鎖效應,包括失能、長期臥床引起的感染、家屬照護問題與社會資源耗用等,也因為併發症提升了死亡率。根據流行病學統計,因為骨質疏鬆症引起的髖部骨折,第一年死亡率約15%。; i' q/ H$ X, ~( z8 k6 [/ |
! I# }' f9 K' Z$ L8 ^
Q2:而哪些人該接受骨質密度的檢測?公仔箱論壇7 J, ?, D& ^9 q
+ ^: L# H; y& j4 V, jtvb now,tvbnow,bttvb沈怡伶提到,骨質疏鬆症的診斷黃金標準是利用雙能量X光吸收儀(DXA)測定骨質密度。除了目標明確的老年族群(65歲以上婦女、70歲以上男性),以及停經或即將停經的女性、50~70歲男性並具有骨折高風險因子之兩大族群,也是建議接受骨質密度檢查。
* B! A, \0 E9 A公仔箱論壇6 m5 `! G- w( a; ^
骨折的危險因子又有那些呢?體重過輕(BMI |